
治験
治験とは
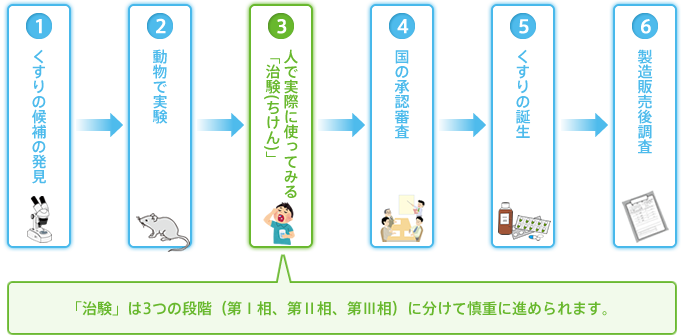
ひとつの「くすり」を開発するには10年以上もの歳月がかかります。研究室でさまざまな試験を経て生まれてきた「くすりの候補」も、そのままでは患者さまに使うことはできません。「くすり」の開発の最後の段階として、実際に「くすりの候補」を患者さまに使っていただき、効き目(有効性)と副作用(安全性)を科学的に確かめる臨床試験を行う必要があります。その中でも、国(厚生労働省)から「くすり」として認めてもらうために行われる臨床試験(りんしょうしけん)のことを「治験(ちけん)」といいます。
現在、私たちが何気なく使用している「くすり」も、こうして多くの患者さまのご協力のもとに「治験」を行い、国(厚生労働省)から医薬品として承認されたものなのです。
第Ⅰ相
主に健康な成人を対象に、ごく少量の「くすりの候補」から使い始め、徐々に量を増やしていき、副作用について注意深く調べます。また、「くすりの候補」が、体の中でどのくらいの速さで吸収され、どのような作用を示し、そしてどのくらいの時間で体外に排泄されるかも確認します。
第Ⅱ相
次に少数の患者さまを対象に「くすりの候補」の効き目(有効性)、副作用(安全性)と共に、効果的な使い方(量、間隔、期間)について調べます。
第Ⅲ相
最後に、これまでに得られた結果で見られた「くすりの候補」の効き目(有効性)、副作用(安全性)が多数の患者さまにも当てはまるかどうかを最終確認します。また、「くすりの候補」によっては、すでに使われているくすりと比較し、より効果が期待できるのか、副作用が少ないかどうかや、長期間使用した時の効き目(有効性)や副作用(安全性)についても確認します。
治験に参加される場合のメリット(利益)は?
今ある薬より効果が期待される新しい薬や医療をいち早く受けることができます
治験薬には、今ある薬より効果がある可能性があります。また、今ある薬と効果はあまり変わらなくても、副作用が少ないことが期待できる場合があります。薬のタイプ(錠剤、飲み方、注射、貼布剤など)が変わることで飲む(使う)回数や量が少なくてすむこともあり、お薬を飲む(使う)際の負担・苦痛が軽減されることがあります。
療費などの負担が軽減されます
治療のために必要な薬代や検査などの費用を製薬会社が負担します。そのため、普段の診療と比べて治療費が軽減されることがあります。また、治験参加中の通院費の負担を軽減するため一定の交通費の補助があります。
自分の病状をより詳しく知ることができます
治験は試験としての側面があるので、通常の診察より詳しい検査や診察が行われ自分の体や病状をより詳しく知ることができます。
治検参加は社会貢献です
なによりも、治験に参加することで同じ病気で苦しんでいる患者さまに役立つことになり、医療の発展という社会貢献にもなります。
治験に参加される場合のデメリット(不利益)は?
治験薬に有効性が認められない場合があります
新しい治療薬が必ずしも今ある標準の薬と同等あるいは、優れているというわけではありません。そのため治験薬が今ある標準の薬より有効性が高いと期待されていても、有効性が認められない場合もあります。
通常よりも検査が多いなど負担があります
治験は試験としての側面があるので、通常の診療よりも多く検査などを行う負担があります。この場合、検査代については製薬会社が負担いたします。また、通常の診察より通院回数や診察時間が長くなるなど、患者さまの負担が増えることがあります。治験のための通院については、一定の交通費の補助があります。
患者さまに守っていただくことがあります
患者さまの安全を確保するため、治験参加中は、市販薬をのむときや他の病院にかかるときは必ず担当医師やCRCにご相談をお願いしています。治験の内容によっては、毎日の体調を記録していただいたり、運動や食事・アルコールなどの制限がある場合があります。
治験の実施のルール
治験は「くすりの候補」を実際に患者さまに使っていただくため、患者さまの人権や安全性、プライバシーを守るために厳しいルールが定められています。治験は「医薬品の臨床試験の実施の基準」(GCP:Good Clinical Practice) とよばれる国のルールと、「薬事法」にそって厳格に進められます。
「医薬品の臨床試験の実施の基準(GCP)」では、治験が正しく行われているかどうかを「治験審査委員会」(IRB:Institutional Review Board) が確認することが定められています。
治験の流れ
治験は「くすりの候補」を実際に患者さまに使っていただくため、患者さまの人権や安全性、プライバシーを守るために厳しいルールが定められています。治験は「医薬品の臨床試験の実施の基準」(GCP:Good Clinical Practice) とよばれる国のルールと、「薬事法」にそって厳格に進められます。
「医薬品の臨床試験の実施の基準(GCP)」では、治験が正しく行われているかどうかを「治験審査委員会」(IRB:Institutional Review Board) が確認することが定められています。
はじめの診察
「くすりの候補」である治験薬を使うことで病気や症状の改善が期待できると担当医師が判断した患者さまに、治験の参加についてご説明いたします。
事前の説明
はじめに、治験を担当する医師やCRC(Clinical Research Coordinator:治験コーディネーター)が、治験の詳しい説明をいたします。治験の目的や方法、検査の内容、来院回数や、治験薬の予測される効果と副作用などが書かれた説明書(同意説明文書)をお渡しします。ここではわからないことなどについて質問し、納得のいくまで説明を求めることができます。
同意と署名
治験の内容を理解し治験に参加することに納得いただけましたら、同意書に署名と日付を記載いただきます。参加するかどうかはこの場で決めずに、一度ご家族やお友達と相談されてからお返事いただいてもかまいません。相談された後に、担当の医師にご自身の意思をお伝えください。患者さまには、十分なインフォームド・コンセント(十分な説明と同意)をとった上で治験にご参加いただきます。
参加条件の確認(診察と検査)
参加の条件は治験の内容によって異なります。治験の対象となる病気の程度や、これまでの経過、他の病気の状況、決められた時期に通院が可能なこと、また、年齢や性別などが、治験ごとに詳しく決められています。治験への参加にご同意いただけた方には、その治験の基準に合うかどうかを調べる診察や検査を行います。その結果によっては、参加を希望されても参加いただけない場合があります。
治験薬を使用
担当の医師から指示された用法・用量を守って、一定期間、治験薬をご使用いただきます。プラセボ(「偽薬」効果の無い薬剤)を使用する治験もあります。
診察と検査
治験の内容によっては通常よりも来院回数が増えることもあります。また、治験に参加中は採血、採尿、血圧測定などの検査を実施して、回復具合や体調の変化も詳しく調べます。体調の変化などがありましたら、すぐに担当の医師または相談窓口にご連絡ください。副作用の早期発見につとめるとともに、適切な処置を行います。
治験を依頼したい方へ(製薬会社の方へ)
当院での治験実施は、現時点で治験事務局を中心にSMOの協力を得て行っております。
【関連リンク】
治験に係わる標準業務手順書







